Bệnh Parkinson là gì? Nguyên nhân, triệu chứng, cách điều trị
Bệnh Parkinson là một bệnh rối loạn thoái hóa hệ thần kinh tiến triển chậm, do tế bào não sản xuất dopamine bị suy giảm, gây ra các triệu chứng vận động như run, cứng cơ, chậm chạp và mất thăng bằng. Đây là bệnh lý mạn tính thường gặp ở người lớn tuổi và có xu hướng tiến triển nặng dần theo thời gian nếu không được phát hiện, điều trị đúng cách. Bài viết dưới đây, Thuốc Hướng Thần sẽ giúp bạn hiểu rõ bao quát về bệnh này.
Bệnh Parkinson là gì?
Bệnh Parkinson là một rối loạn thoái hóa thần kinh tiến triển, xảy ra khi các tế bào thần kinh tại vùng chất đen của não dần suy yếu và chết đi, làm giảm lượng dopamine – chất dẫn truyền thần kinh giữ vai trò điều khiển vận động, thăng bằng và sự phối hợp cơ. Khi dopamine thiếu hụt, các tín hiệu vận động trở nên kém chính xác, khiến người bệnh khó kiểm soát cử động và các hoạt động thường ngày.
Parkinson thường biểu hiện bằng run tay chân, cứng cơ, chậm chạp trong vận động và khó giữ thăng bằng. Ở giai đoạn nặng hơn, bệnh có thể làm giảm khả năng thực hiện những chức năng sinh hoạt vốn rất đơn giản, ảnh hưởng rõ rệt đến chất lượng cuộc sống.
Trên thế giới, Parkinson là một trong những bệnh lý thần kinh phổ biến nhất ở người lớn tuổi. Số người mắc đang có xu hướng gia tăng theo tốc độ già hóa dân số. Tại Việt Nam, các nghiên cứu cũng ghi nhận lượng bệnh nhân Parkinson ngày càng nhiều hơn, khoảng 6,1 triệu người mắc, chiếm 1% trên tổng dân số, đặc biệt ở nhóm người trung niên và cao tuổi.
Bệnh không gây tử vong trực tiếp, nhưng các biến chứng như té ngã, rối loạn nuốt, nhiễm trùng hoặc suy giảm vận động nghiêm trọng có thể làm tăng nguy cơ tử vong nếu không được quản lý tốt.
Bệnh Parkinson là bệnh rối loạn thoái hóa thần kinh
Nguyên nhân bệnh Parkinson
Hiện nay, y học vẫn chưa xác định được chính xác tại sao các tế bào thần kinh sản xuất dopamine lại bị suy giảm ở người mắc Parkinson. Tuy vậy, phần lớn các nghiên cứu đều cho thấy bệnh là kết quả của tác động tổng hợp giữa yếu tố di truyền và môi trường, chứ không đến từ một nguyên nhân đơn lẻ.
- Yếu tố di truyền (gen)
Một tỷ lệ nhỏ bệnh nhân Parkinson có liên quan đến yếu tố gia đình. Khoảng 10% người bệnh có người thân từng mắc Parkinson, gợi ý vai trò nhất định của gen. Một số biến đổi gen đặc thù đã được phát hiện, có thể di truyền theo kiểu trội hoặc lặn trên nhiễm sắc thể thường tùy từng loại gen. Dù không phải là nguyên nhân phổ biến, nhưng di truyền vẫn được xem là yếu tố góp phần làm tăng nguy cơ khởi phát bệnh.
- Tác nhân môi trường
Tiếp xúc kéo dài với một số hóa chất độc hại hoặc môi trường ô nhiễm được cho là có thể làm tăng khả năng tổn thương các tế bào thần kinh. Một số độc chất được nhắc đến trong nghiên cứu gồm thuốc trừ sâu, dung môi công nghiệp hoặc kim loại nặng. Những yếu tố này không trực tiếp gây bệnh, nhưng có thể kích hoạt hoặc thúc đẩy bệnh ở những người vốn có nguy cơ cao.
Yếu tố nguy cơ mắc bệnh Parkinson
Parkinson thường xuất hiện nhiều ở người lớn tuổi, nhưng thực tế bệnh vẫn có thể xảy ra ở người trẻ hơn, dù tỷ lệ thấp. Nam giới được ghi nhận có nguy cơ mắc cao hơn nữ. Dù nguyên nhân khởi phát bệnh chưa được xác định hoàn toàn, nhưng những người có người thân ruột thịt từng mắc Parkinson thường có nguy cơ cao hơn mức trung bình.
Ngoài ra, môi trường sống ô nhiễm, đặc biệt là tiếp xúc lâu dài với thuốc trừ sâu, dung môi công nghiệp hoặc các chất độc hại, cũng là yếu tố được các nghiên cứu chỉ ra có thể góp phần làm tăng nguy cơ xuất hiện bệnh.
Một số yếu tố có thể khiến nguy cơ phát triển bệnh Parkinson cao hơn, bao gồm:
- Tuổi tác: Hầu hết các trường hợp xảy ra ở người trên 60 tuổi, và nguy cơ tăng dần theo tuổi.
- Di truyền: Những biến đổi gen nhất định hoặc tiền sử gia đình mắc Parkinson có thể làm tăng khả năng mắc bệnh.
- Giới tính: Nam giới được thống kê có nguy cơ cao hơn nữ giới.
- Tiếp xúc độc tố: Làm việc hoặc sống trong môi trường có nhiều hóa chất độc hại (thuốc trừ sâu, kim loại nặng, dung môi…) có thể góp phần gây tổn thương hệ thần kinh, từ đó làm tăng nguy cơ xuất hiện Parkinson.

Tuổi tác cao cũng là yếu tố nguy cơ mắc bệnh parkinson
Triệu chứng bệnh Parkinson
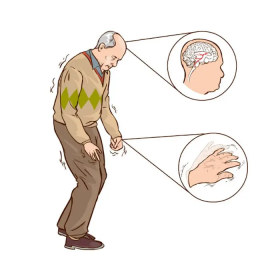
Các dấu hiệu của bệnh Parkinson thường tiến triển âm thầm và chia thành bốn nhóm triệu chứng vận động đặc trưng: run, cứng cơ, chậm vận động và mất thăng bằng. Trong y khoa, nhóm này được viết tắt là TRAP.
Run
Run khi nghỉ là biểu hiện phổ biến nhất và thường là triệu chứng đầu tiên người bệnh nhận ra.
Đặc điểm của run trong Parkinson:
- Xuất hiện khi cơ thể thư giãn, giảm khi vận động và biến mất lúc ngủ.
- Run có xu hướng tăng khi người bệnh căng thẳng hoặc mệt mỏi.
- Thường bắt đầu ở bàn tay, cổ tay hoặc ngón tay; động tác run đôi khi giống như lăn viên thuốc giữa ngón cái và ngón trỏ.
- Run xuất hiện lệch một bên cơ thể trước khi lan sang bên còn lại.
- Lưỡi và hàm cũng có thể bị ảnh hưởng nhưng hiếm khi gây rối loạn lời nói.
Khi bệnh tiến triển lâu hơn, triệu chứng run có thể giảm mức độ nổi bật so với các triệu chứng khác.
Cứng cơ
Cứng cơ là tình trạng các cơ luôn trong trạng thái tăng trương lực, khiến việc cử động trở nên khó khăn.
Đặc điểm thường gặp:
- Xuất hiện độc lập, không phụ thuộc vào run.
- Khi bác sĩ kiểm tra, khớp cứng tạo cảm giác khựng từng nấc, còn gọi là hiệu ứng bánh xe răng cưa.
- Cứng cơ kéo dài có thể gây đau nhức, căng cứng vai cổ và làm tăng mệt mỏi.
Chậm vận động
Đây là triệu chứng lõi của Parkinson, ảnh hưởng đến mọi hoạt động hằng ngày.
Người bệnh có thể gặp:
- Giảm biên độ vận động: cử động chậm, nhỏ và yếu dần.
- Gương mặt ít biểu cảm (hay gọi là mặt nạ).
- Chữ viết nhỏ dần và khó kiểm soát hơn.
- Khó thực hiện các thao tác cần sự linh hoạt như cài nút áo, buộc dây giày.
Kết hợp giữa chậm vận động và cứng cơ khiến người bệnh dễ mệt, nói khó, giọng nhỏ và đơn điệu.
Mất thăng bằng, rối loạn tư thế
Biểu hiện này thường xuất hiện ở giai đoạn muộn.
Người bệnh có thể:
- Khó bắt đầu bước đi, khó xoay người hoặc khó dừng lại.
- Dáng đi lê bước, bước chân ngắn và ít vung tay.
- Xuất hiện hiện tượng đông cứng khi đi bộ (freezing): bàn chân như “dính chặt” vào sàn dù người bệnh muốn bước tới.
Nếu mất thăng bằng xuất hiện quá sớm, bác sĩ thường xem xét thêm các chẩn đoán khác.
Triệu chứng ngoài vận động
Ngoài các biểu hiện vận động, Parkinson còn gây ra nhiều triệu chứng toàn thân khác do ảnh hưởng lan tỏa trên hệ thần kinh.
Suy giảm nhận thức – sa sút trí tuệ
Khoảng một phần ba người bệnh có thể gặp suy giảm trí nhớ ở giai đoạn muộn.
Dấu hiệu cảnh báo:
- Giảm khả năng định hướng không gian (dễ lạc đường).
- Khó tìm từ khi nói chuyện.
- Tư duy chậm hơn.
Rối loạn giấc ngủ
Rất nhiều bệnh nhân gặp vấn đề về ngủ, bao gồm:
- Khó trở mình do cứng cơ.
- Tiểu đêm nhiều lần.
- Buồn ngủ ban ngày, mất ngủ ban đêm.
- Rối loạn hành vi giấc ngủ REM: người bệnh có thể cử động mạnh hoặc “diễn” theo giấc mơ vì mất cơ chế bất động cơ bắp trong giai đoạn REM.
Các rối loạn thần kinh tự chủ và tiêu hóa
Do ảnh hưởng của bệnh lý synuclein lên hệ thần kinh ngoại biên và tự chủ, người bệnh có thể gặp:
- Hạ huyết áp tư thế (chóng mặt khi đứng dậy).
- Khó nuốt, nguy cơ sặc, viêm phổi hít.
- Táo bón kéo dài.
- Tiểu gấp, tiểu nhiều lần hoặc tiểu không tự chủ.
- Mất khả năng nhận biết mùi (mất khứu giác), đây là triệu chứng sớm ở nhiều người.
Các biểu hiện khác
- Viêm da tiết bã (khá phổ biến).
- Mệt mỏi, trầm cảm, lo âu.
- Đau nhức cơ thể do cứng cơ và giảm vận động kéo dài.
Biến chứng của bệnh Parkinson
Mặc dù các phương pháp điều trị hiện nay có thể giúp kiểm soát triệu chứng và làm chậm tiến triển bệnh, Parkinson vẫn là bệnh lý thoái hóa thần kinh mạn tính và sẽ nặng dần theo thời gian. Ở giai đoạn muộn, phần lớn người bệnh cần sự hỗ trợ gần như hoàn toàn trong sinh hoạt hằng ngày.
Một số biến chứng nghiêm trọng có thể xảy ra gồm:
- Giảm khả năng vận động và tàn tật
Khi bệnh tiến xa, các triệu chứng như cứng cơ, chậm vận động và mất thăng bằng trở nên trầm trọng hơn. Người bệnh có thể mất khả năng tự đi lại, cần xe lăn hoặc nằm tại chỗ trong thời gian dài.
- Khó nuốt, nguy cơ cao viêm phổi hít
Chức năng nuốt suy giảm là biến chứng phổ biến ở giai đoạn cuối. Thức ăn hoặc nước bọt dễ lọt vào đường thở, gây viêm phổi hít, đây là nguyên nhân tử vong thường gặp ở bệnh nhân Parkinson.
- Suy giảm chức năng tự chăm sóc
Ở mức độ nặng, bệnh nhân có thể không còn khả năng thực hiện các hoạt động đơn giản như ăn uống, vệ sinh cá nhân, trở mình hoặc giao tiếp rõ ràng, dù có người hỗ trợ.
- Sa sút trí tuệ và rối loạn hành vi
Nhiều người bệnh tiến triển sang giai đoạn sa sút trí tuệ, giảm trí nhớ, mất định hướng, lo âu hoặc trầm cảm, làm tăng gánh nặng chăm sóc.
- Suy giảm thể trạng toàn diện
Tình trạng ít vận động, suy dinh dưỡng, loét tì đè và nhiễm trùng tái diễn là những vấn đề thường gặp, góp phần làm sức khỏe người bệnh suy yếu nhanh hơn.
Chẩn đoán bệnh Parkinson
Việc chẩn đoán Parkinson chủ yếu dựa trên khai thác triệu chứng lâm sàng và thăm khám thần kinh, vì hiện chưa có xét nghiệm đơn lẻ nào khẳng định tuyệt đối bệnh.
1. Chẩn đoán dựa trên triệu chứng vận động
Bác sĩ thường nghĩ đến Parkinson khi người bệnh xuất hiện các dấu hiệu điển hình như:
- Run khi nghỉ, thường khởi phát lệch một bên cơ thể.
- Chậm vận động.
- Tăng trương lực cơ.
Trong quá trình khám, người bệnh được yêu cầu thực hiện những nghiệm pháp đơn giản như chạm ngón tay, mũi. Ở chi được kiểm tra, run thường giảm hoặc biến mất khi bắt đầu vận động.
2. Khám thần kinh
Khi thăm khám, bác sĩ có thể nhận thấy:
- Khó thực hiện các hoạt động luân phiên nhanh (như gõ hai ngón tay liên tục).
- Run hoặc cứng cơ làm hạn chế thao tác dù cảm giác, trương lực và phản xạ cơ bản vẫn bình thường.
- Nét mặt ít biểu cảm, chớp mắt thưa.
- Dáng đi nhỏ bước, khó xoay trở, giảm vung tay.
Những biểu hiện này góp phần củng cố nghi ngờ bệnh Parkinson.
3. Chẩn đoán phân biệt
Nhiều bệnh lý cũng có thể gây chậm vận động hoặc dáng đi ngắn bước, đặc biệt ở người lớn tuổi, nên bác sĩ cần loại trừ:
- Trầm cảm nặng.
- Tác dụng phụ của thuốc an thần, thuốc chống nôn.
- Suy giáp.
- Các tổn thương vỏ – tủy gây chậm vận động dạng co cứng.
Ngoài ra, cần phân biệt Parkinson thật sự với Parkinson thứ phát hoặc Parkinson không điển hình.
4. Đánh giá đáp ứng với thuốc
Một cách hỗ trợ chẩn đoán thường được áp dụng là thử đáp ứng với levodopa – thuốc giúp bổ sung dopamine.
Nếu triệu chứng cải thiện rõ rệt sau khi dùng thuốc, gợi ý bệnh Parkinson nguyên phát.
Nếu không đáp ứng hoặc cải thiện rất ít, có thể nghĩ đến Parkinson thứ phát hoặc hội chứng Parkinson không điển hình.

Chẩn đoán bệnh Parkinson được thực hiện với nhiều cách khác nhau
Phương pháp điều trị bệnh Parkinson
Điều trị Parkinson hiện nay chủ yếu nhằm kiểm soát triệu chứng, cải thiện khả năng vận động và làm chậm tiến triển bệnh. Trong đó, levodopa vẫn là thuốc nền tảng quan trọng nhất. Khi được hấp thu vào cơ thể, levodopa đi vào não và chuyển hóa thành dopamine – chất dẫn truyền thần kinh giữ vai trò điều khiển chuyển động. Nhờ đó, thuốc giúp giảm run, giảm cứng cơ và cải thiện sự linh hoạt. Dưới đây là các nhóm phương pháp thường được áp dụng:
Điều trị bằng thuốc
Levodopa – Carbidopa
Đây là liệu pháp hiệu quả nhất trong điều trị Parkinson. Levodopa là tiền chất của dopamine, có thể vượt qua hàng rào máu não và chuyển thành dopamine sau đó. Thuốc thường được kết hợp với carbidopa để hạn chế chuyển hóa sớm ở ngoại vi, giúp tăng hiệu quả và giảm tác dụng phụ.
Tuy nhiên, ở các bệnh nhân trẻ hoặc giai đoạn rất sớm của bệnh, bác sĩ có thể ưu tiên dùng các nhóm thuốc khác để trì hoãn thời điểm phải sử dụng levodopa lâu dài.
Chất chủ vận dopamine (Dopamine agonists)
Gồm: pramipexole, ropinirole, rotigotine, và apomorphine (tiêm).
- Có thể dùng đơn trị liệu ở giai đoạn đầu.
- Giúp giảm bớt việc dùng levodopa sớm.
- Hiệu quả có thể giảm sau vài năm sử dụng.
- Dùng cẩn thận vì dễ gây buồn ngủ, phù chân hoặc rối loạn kiểm soát hành vi ở một số người.
- Giúp cải thiện run và giảm rối loạn vận động phát sinh do dùng levodopa lâu dài.
- Có thể dùng đơn độc ở giai đoạn nhẹ hoặc phối hợp ở giai đoạn sau.
- Tác dụng đơn trị liệu thường giảm sau vài tháng.
Thuốc ức chế MAO-B (selegiline, rasagiline)
- Ngăn phân hủy dopamine trong não, kéo dài tác dụng levodopa.
- Rasagiline thường được đánh giá có khả năng dung nạp tốt hơn.
Thuốc kháng cholinergic
- Chủ yếu dùng để giảm run ở giai đoạn sớm.
- Không phù hợp cho người lớn tuổi vì dễ gây lú lẫn, khô miệng, táo bón.
Thuốc ức chế COMT (entacapone, tolcapone)
- Làm chậm phân hủy levodopa, giúp duy trì hiệu quả ổn định khi thuốc bắt đầu bị nhờn.
- Thường dùng phối hợp với levodopa trong giai đoạn đáp ứng thuốc giảm dần.
Điều trị ngoại khoa
Kích thích não sâu (Deep Brain Stimulation – DBS):
- Phương pháp đặt điện cực vào một số vùng não để điều hòa các tín hiệu bất thường.
- Được chỉ định cho bệnh nhân không đáp ứng tốt với thuốc hoặc gặp nhiều tác dụng phụ.
- Giúp cải thiện run, cứng cơ và rối loạn vận động rõ rệt.
Phẫu thuật phá tổn thương (lesioning):
- Tác động lên vùng quá hoạt động trong não để giảm run hoặc cứng cơ.
- Ít được dùng hơn DBS vì không thể đảo ngược và có nguy cơ để lại biến chứng (như rối loạn giọng nói, khó nuốt).
Bên cạnh hai phương pháp trên thì còn có vật lý trị liệu và thay đổi lối sống. Biện pháp này giúp duy trì sức mạnh cơ bắp, thăng bằng và khả năng vận động. Tập luyện đều đặn (đi bộ, yoga, vật lý trị liệu có hướng dẫn) giúp cải thiện chất lượng cuộc sống.Bệnh nhân có thể được hướng dẫn các kỹ thuật thích nghi để hỗ trợ sinh hoạt hằng ngày.
Phòng ngừa và làm chậm tiến triển Parkinson
Việc xây dựng chế độ sinh hoạt khoa học đóng vai trò quan trọng trong việc làm chậm tiến triển bệnh Parkinson, giảm nguy cơ biến chứng và nâng cao chất lượng cuộc sống cho người bệnh. Dưới đây là những thói quen hữu ích bạn có thể áp dụng.
Chế độ sinh hoạt
Duy trì vật lý trị liệu thường xuyên: Các bài tập vận động, thăng bằng và kéo giãn giúp cải thiện khả năng di chuyển, giảm cứng cơ và hỗ trợ người bệnh thực hiện sinh hoạt hằng ngày dễ dàng hơn.
Phòng tránh té ngã: Khi Parkinson tiến triển, nguy cơ té ngã tăng cao. Người chăm sóc cần:
- Lắp tay vịn tại phòng tắm, nhà vệ sinh.
- Dùng bệ ngồi toilet có tay cầm.
- Giữ nhà cửa đầy đủ ánh sáng, đặc biệt vào ban đêm.
- Loại bỏ các vật dụng dễ vấp như thảm nhỏ, dây điện.
Hạn chế tự lái xe: Phản xạ và khả năng phối hợp vận động giảm khiến việc lái xe không an toàn. Người bệnh nên chuyển sang xe buýt, taxi hoặc đi bộ nếu quãng đường gần.
Chế độ dinh dưỡng cho người bệnh Parkinson
Một chế độ ăn cân bằng, tự nhiên và giàu chất chống oxy hóa giúp tăng cường sức khỏe tổng thể, hỗ trợ làm chậm thoái hóa thần kinh.
Trái cây và rau củ
- Cà chua, cà rốt, súp lơ xanh, giàu chất chống oxy hóa.
- Các loại quả mọng (dâu, việt quất, mâm xôi), giàu vitamin A, C, E.
- Cam, bưởi, chanh, bổ sung vitamin C tăng miễn dịch.
Protein
- Cá hồi, cá ngừ, bổ sung omega-3 tốt cho não bộ.
- Thịt gà, gà tây, nguồn protein ít béo.
- Trứng, giàu protein và vitamin nhóm B.
Đậu và các loại hạt
- Đậu đen, đậu lăng, đậu Hà Lan, giàu chất xơ và protein.
- Hạt quinoa, chia, giàu omega-3 thực vật.
- Hạnh nhân, hạt điều, cung cấp chất béo lành mạnh.
Ngũ cốc nguyên hạt
- Gạo lứt, quinoa, yến mạch, giàu chất xơ tốt cho tiêu hóa.
- Bánh mì nguyên cám, giúp ổn định đường huyết.
Dù chưa có biện pháp nào ngăn ngừa hoàn toàn bệnh Parkinson, nhưng một số thói quen lành mạnh có thể giúp giảm nguy cơ mắc bệnh hoặc làm chậm tiến triển:
- Bổ sung vitamin D đầy đủ (phơi nắng sáng, thực phẩm giàu vitamin D).
- Uống trà xanh mỗi ngày để nhận flavonoid và chất chống oxy hóa.
- Tránh tiếp xúc với hóa chất độc hại như thuốc trừ sâu, dung môi công nghiệp.
- Bổ sung thực phẩm giàu flavonoid (quả mọng, cacao, táo, trà).
- Tập thể dục thường xuyên: đi bộ, yoga, đạp xe, bài tập thăng bằng…
Kết luận
Bệnh Parkinson là một rối loạn thoái hóa thần kinh tiến triển nhưng hoàn toàn có thể kiểm soát nếu được chẩn đoán và điều trị sớm. Việc hiểu rõ nguyên nhân, triệu chứng, biến chứng và phương pháp điều trị sẽ giúp người bệnh chủ động hơn trong chăm sóc sức khỏe. Hy vọng bài viết đã mang đến cho bạn những thông tin hữu ích về bệnh Parkinson.
Số lần xem: 108